Linfedema cos’è?
LINFEDEMA cos'e'
Il linfedema è una patologia che colpisce il sistema linfatico
Il sistema linfatico è formato da:
una rete di vasi entro cui scorre la linfa;
i linfonodi;
organi linfatici primari (timo e midollo osseo);
organi linfatici secondari (milza, tonsille e placche di Peyer)
La linfa è un liquido, più simile a un gel, incolore e opalescente, che contiene proteine, lipidi, acqua e tutte le sostanze presenti negli interstizi cellulari non assorbite dal sistema venoso e quindi raccolte dai capillari linfatici. Lungo i vasi linfatici, paralleli al sistema venoso, la linfa viene “filtrata” dai linfonodi e tramite i linfociti vengono eliminati i microorganismi ostili.
L’interruzione dei vasi linfatici, l’asportazione dei linfonodi e/o il malfunzionamento del sistema linfatico causa il linfedema.
Il linfedema è una patologia che colpisce oltre 250 milioni di persone nel mondo, donne – uomini – bambini di tutte le etnie.
Il linfedema è classificato in PRIMARIO, di natura genetica, e SECONDARIO, causato da interventi esterni come la chirurgia oncologica, la radioterapia e gli incidenti di varia natura.
In particolare il linfedema è una malattia cronica e progressiva del sistema linfatico, parte fondamentale del meccanismo immunitario del corpo umano.
Il linfedema può causare quindi gravi deformità degli arti e non solo, sino a causare una elefantiasi e quindi disabilità con aggravamento di carattere motorio, psicologico ed economico.
Non sempre a questa patologia corrispondono consapevolezza e conoscenza degli effetti sulla salute e, purtroppo, professionalità specifiche in grado di effettuare diagnosi e terapie.
Il cittadino affetto da linfedema necessita di centri di cura di alta specializzazione a carattere multidisciplinare con il coinvolgimento di fisiatri, oncologi, dermatologi, flebologi, dietologi, psicologi e fisioterapisti.
La medicina, a partire dalla università, e la ricerca medico-scientifica devono farsi carico di attivare tutte le forme di attenzione e di studio per scongiurare l’insorgere della patologia, elaborando protocolli mirati a forme di prevenzione indispensabili ad evitare danni irreversibili.


La Diagnosi
Come in tutte le patologie la diagnosi precoce del linfedema è fondamentale, in quanto consente un efficace trattamento. Abbiamo i seguenti strumenti diagnostici:
LINFOSCINTIGRAFIA
con la somministrazione endovenosa di un radiofarmaco debolmente radioattivo, è possibile identificare la sede di interruzione delle vie linfatiche superficiali e profonde, che sono causa di edema degli arti, e individuare le appropriate terapie.
LINFOFLUOROSCOPIA
con una piccola quantità di indocianina verde di contrasto nella parte interessata si ottiene di mappare le vie linfatiche del circolo superficiale. Consente di visualizzare le zone in cui è presente l’edema e di misurare l’andamento del flusso linfatico sia spontaneo che dinamico nel corso del trattamento.
LINFO RM
( risonanza magnetica specifica ) che consente di individuare e classificare il linfedema, oltre a valutare lo spessore della stasi nei tessuti sottocutanei
DIAGNOSI DEI SEGNI:
– IL SEGNO DELLA FOVEA: l’impronta esercitata con la pressione di un polpastrello sull’arto resta impressa
– Il SEGNO DI STEMMER: ispessimento cutaneo della prima falange del secondo dito del piede o impossibilità a sollevare una piega cutanea nell’area con edema
Nella fase diagnostica è importante misurare l’arto per determinarne il volume. Occorre prendere la circonferenza dell’arto ogni 4 cm per poi calcolare il volume con la formula del tronco di cono. Chiaramente la misura è empirica, mentre la valutazione volumetrica tramite il «water displacement» non è applicabile nella pratica clinica. Il dato statistico nel tempo serve per conoscere l’evoluzione della patologia e quantificare i risultati di ogni ciclo di trattamenti.
La Terapia
Purtroppo non esiste una cura specifica e totalmente risolutiva per il linfedema.
Come per il diabete o l’insufficienza renale siamo in presenza di una malattia cronica, ma NON INCURABILE.
La Terapia Decongestiva Complessa (TDC), è considerata, nelle Linee Guida della Società Internazionale di Linfologia (ISL), il trattamento d’eccellenza per la gestione del linfedema.
Secondo le linee guida il linfedema può essere gestito mediante una azione di COMPRESSIONE esercitata mediante:
Esercizi specifici e pratiche volti al controllo del gonfiore tra cui il drenaggio linfatico manuale (linfodrenaggio).
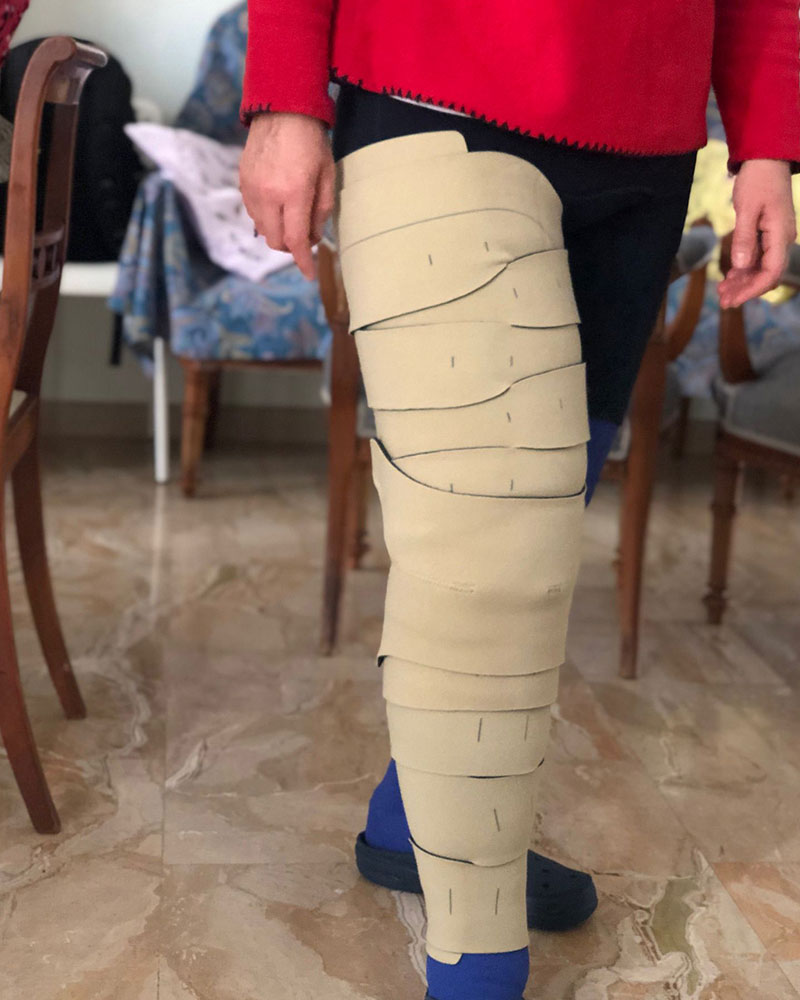
La adozione di tutori elastici o guaine, quali calze – manicotti – guanti e copripiedi.
FASI DELLA TERAPIA
Tutti i principali autori internazionali concordano nel ritenere necessaria una combinazione di diversi trattamenti denominata
“Fisioterapia complessa decongestiva” (Casley-Smith, Leduc, Földi, Vodder – Consensus Conference – New York, 1998).
FASE 1
Questa fase «intensiva» ha durata da tre a sei settimane e prevede:
. detersione e disinfezione della cute
. Linfodrenaggio
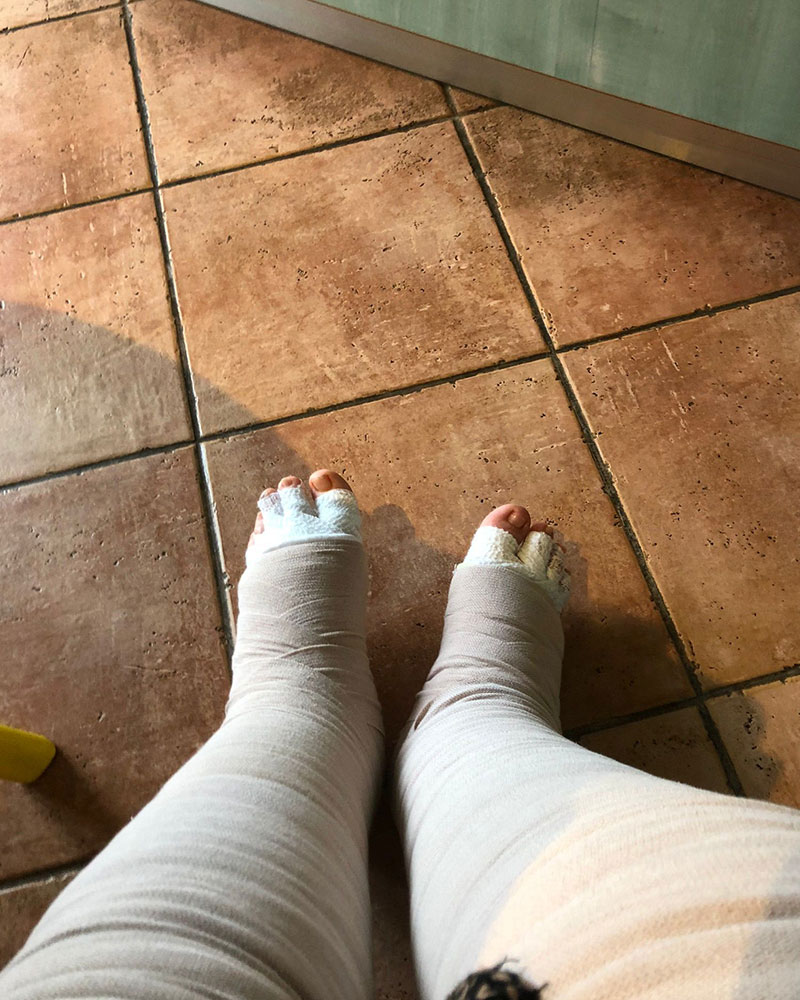
. Bendaggio elastocompressivo multistrato
. Esercizi decongestivi specifici ad arto bendato
L’arto resta bendato durante le 24 ore
1.2 DRENAGGIO LINFATICO MANUALE
Il D.L.M. è una misura terapeutica essenziale.
Vodder ha descritto quattro manovre di base alle quali associava alcune manovre specifiche.
Si ricordano le manovre:
«i cerchi sul posto – la pompa – l’oblazione – la rotativa » e le manovre specifiche di drenaggio su: «vie intercostali, linfonodi poplitei, linfonodi parasternali, linfonodi sovra-epitrocleari, collettori linfatici, anastomosi ischiatiche, spazi retromalleolari, addominale profondo»
Földi l’ha completato e adattato al trattamento del linfedema aggiungendo tre manovre adattate ai tessuti fibrotici: contrastata, schiacciamento di una piega cutanea, a braccialetto.
Le manovre possono essere combinate, abbinate e/o alternate
Nel massaggio classico non incontriamo nessuna di queste manovre. Esse non devono provocare mai iperemia, e la pressione deve essere adattata ai tessuti trattati e allo stato della cute. Le manovre NON prevedono sfregamenti e frizioni
1.3 IL BENDAGGIO
- Il bendaggio viene eseguito con bende anaelastiche che vanno a sovrapporsi a un materassino in gommapiuma, con funzione di distribuzione delle pressioni, e a delle unità in gommapiuma (come stecche o tasselli) da inserire nei punti fibrotici.
- Occorre che Il bendaggio segua la regola che la pressione deve essere maggiore nel punto distale e attenuarsi progressivamente per garantire un corretto flusso dal basso verso l’alto.
- La pressione non deve superare quella di un tutore di classe III, e comunque rispondere alla tipologia dell’edema e alle esigenze del paziente.
FASE 2
• La seconda fase di «mantenimento» prevede le seguenti azioni:
1) adozione di tutori o guaine elastici di classe I,II o III per la giornaliera e costante compressione dell’arto.
Con DPCM del 12 gen 2017 tali tutori, anche su misura, sono prescrivibili, ma non tutte le Regioni si sono prontamente adeguate.
2) rimozione dei tutori per il riposo notturno e sostituzione con autobendaggio elastocompressivo, o con guaine con chiusura a velcro
3) sedute di linfodrenaggio manuale e/o meccanico e bendaggio settimanali.
Questa terapia deve essere eseguita da personale fisioterapista preparato e abilitato alla esecuzione di manovre e bendaggi
